La fotosensibilidad causada por el lupus es una de las manifestaciones clínicas cutáneas más frecuentes de la enfermedad. Las personas con lupus eritematoso sistémico (LES) deben ser cuidadosas con la exposición a la luz solar y artificial.
Los síntomas padecidos por la fotosensibilidad aumentada abarcan lo siguiente:
- Fiebre.
- Quemaduras solares.
- Dolor e inflamación en las articulaciones.
- Agravamiento de la fatiga y debilidad generalizada.
Sin embargo, siguiendo algunos consejos, es posible vivir con LES y contrarrestar la sensibilidad aumentada a la luz. De eso hablaremos en este artículo.
¿Qué es el LES?
El lupus eritematoso sistémico es una enfermedad autoinmune producida por anticuerpos que atacan a las células del propio organismo. Suele aparecer entre la segunda y cuarta década de vida y es más frecuente en mujeres.
Puede tener síntomas generalizados (sistémicos) o ser solo cutáneos (en el lupus eritematoso cutáneo). Los brotes o crisis agudas, producto del aumento de la actividad inflamatoria, incluyen alteraciones en la piel, dolores musculares y articulares, pérdida de peso, fiebre y fatiga.
La intensidad y la duración de cada brote es muy particular. Suele haber afectación multiorgánica a largo plazo también, que incluye riñones, corazón, pulmones, sistema nervioso central y la misma piel.
Efecto de la fotosensibilidad causada por el lupus
Tanto en el lupus eritematoso sistémico como en el lupus eritematoso cutáneo hay afectación por la exposición a los rayos ultravioleta (UV), independientemente si provienen de luz solar o luz artificial. Esto es lo que se conoce como fotosensibilidad y puede manifestarse de formas diferentes.
En pacientes con lupus, las radiaciones UV se relacionan con la presentación de manifestaciones clínicas en la piel. Hasta el 75 % de los pacientes presentan fotosensibilidad causada por el lupus eritematoso sistémico. Este valor puede ascender a casi el 99 % en los pacientes con lupus eritematoso cutáneo.
La penetración de los rayos UV hasta la epidermis y la dermis causa cambios en el ADN. Se producen más radicales libres y aparecen las reacciones de oxidación en las células del sistema inmunitario, así como en el endotelio de los vasos sanguíneos.
Este ataque autoinmunitario produce la liberación de mediadores inflamatorios. Luego sobreviene la apoptosis de las células (la muerte celular programada), lo que podría desencadenar un brote de la enfermedad.
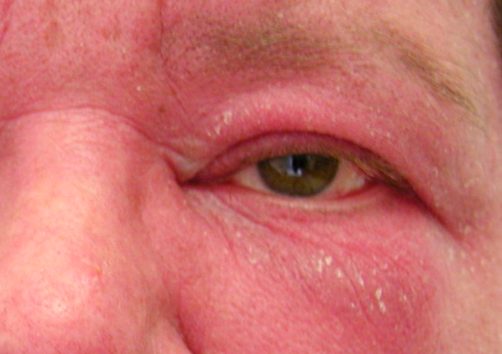
La fotosensibilidad causada por el lupus puede manifestarse como erupción cutánea y picazón generalizada.
Consejos para afrontar la fotosensibilidad causada por el lupus
La fotosensibilidad por el lupus aparecerá en algún momento. Por eso es importante que, al vivir con esta enfermedad, la persona sea capaz de implementar medidas cotidianas de protección. Entre ellas, las más importantes son las siguientes.
1. Utilizar siempre protector solar
Las personas con fotosensibilidad causada por lupus deben utilizar protector solar todo el tiempo, aunque haya nubosidad. Las opciones comerciales son múltiples e incluyen hidratantes con protección solar, sprays, polvos para maquillaje, así como cremas para el cuerpo o específicas para la cara.
Se recomienda volver a aplicar cada 2 horas. Si existe una exposición directa al sol por estar en la playa, por ejemplo, el tiempo debe reducirse a 1 hora.
Hay que comprar el mayor factor de protección solar (FPS) disponible. Si se estará al aire libre, se recomienda un FPS de 70.
Es importante que el protector solar se aplique de forma generosa y con mayor énfasis en cuello, frente, cara, detrás de los oídos, hombros, dorso de los brazos y parte superior de la espalda.
2. Incluir en el armario ropa con factor de protección solar
Para casos de fotosensibilidad causada por el lupus, se recomienda utilizar telas con factor de protección solar mayor a 50. Hay todo tipo de prendas con protección UV, incluidos los trajes de baños.
Si bien no todas las prendas proporcionan la misma protección, habría que optar por telas con alta densidad de tejido y, para casos de caminatas en la playa o para viajes largos en el carro, preferir camisas mangas largas y pantalones largos.
Los lentes de sol deben formar parte del atuendo, incluso al manejar el automóvil. La fotosensibilidad por el lupus también afecta a los ojos, pudiendo generar lesiones alrededor del globo ocular y en el interior del mismo.
3. Cuidarse de los rayos UV dentro de casa
Se recomienda mantener las cortinas abajo y las persianas cerradas. Las luces deberían estar siempre atenuadas o usar bombillos de poca potencia.
Los rayos UV de la luz artificial son igual de dañinos que los provenientes de la luz solar, por lo que no se puede menospreciar su efecto en la piel. Las bombillas de casa deben ser las de menor intensidad posible, prefiriendo la luz LED.
Existen persianas que bloquean los rayos ultravioleta. Se puede consultar en tiendas especializadas. Así mismo, hay formas de teñir las ventanas de la casa para bloquear cierta penetrancia de la luz solar.
4. En la fotosensibilidad causada por lupus hay que limitar el tiempo de exposición
En casos de fotosensibilidad causada por lupus, tan solo 15 a 30 minutos diarios de sol son suficientes para producir la cantidad requerida de vitamina D. Además, se recomienda evitar las horas en las que los rayos solares inciden con mayor intensidad.
Los momentos ideales para exponerse al sol de manera segura son las mañanas (entre las 8 a. m. y las 10 a. m.), así como los atardeceres (después de las 6 p. m.). Otros intervalos elevan el peligro de daño en la piel.
5. Revisar los medicamentos que se consumen
Algunos medicamentos pueden empeorar la fotosensibilidad causada por el lupus. Entre ellos, según los estudios científicos, hay un grupo que constituye los más frecuentes:
- Antibióticos: como doxiciclina y tetraciclina.
- Medicamentos analgésicos y antiinflamatorios: como naproxeno y piroxicam.
- Antihipertensivos: como los diuréticos de asa (hidroclorotiazida) y los inhibidores de la enzima convertidora de angiotensina (IECA).
- Inmunosupresores: como el metotrexato. Este, en particular, es uno de los fármacos más recetados en el contexto del lupus.
Conviene siempre consultar con un profesional si notamos cambios en la piel al iniciar un nuevo tratamiento. Se podrá evaluar si conviene retirar el principio activo o modificar la pauta por otro similar.
El cuidado de la fotosensibilidad por lupus inicia en el conocimiento
Quienes tienen fotosensibilidad causada por lupus deben ser frontales con sus allegados, aclarando la necesidad de protección. Los demás deben entender ciertas medidas que, aunque parezcan extremas, son esenciales.
Ser cuidadosos con la exposición a cualquier tipo de luz, independientemente de si es solar o artificial, hace la diferencia.
Los brotes agudos de la enfermedad son muy dolorosos y molestos. Reducirlos mediante una correcta protección frente a la luz potenciará la calidad de vida. Y en ello deben participar amigos y familiares.
- Bielsa I, et al Manifestaciones cutáneas del lupus eritematoso. Inmunología 2010;29(3). Disponible en https://www.elsevier.es/es-revista-inmunologia-322-pdf-S0213962610700172.
- Centro Nacional de Recursos sobre el Lupus. La exposición a la luz UV: lo que necesita saber. Lupus Fundation of America S.F. Disponible en https://www.lupus.org/es/resources/uv-exposure-what-you-need-to-know.
- Centro Nacional de Recursos sobre el Lupus. 10 formas de protegerse al aire libre. Lupus Fundation of America S.F. Disponible en https://www.lupus.org/es/resources/10-wearable-ways-to-protect-yourself-outdoors.
- Chomiciene, Anzelika, et al. «Rare cause of periorbital and eyelids lesions: Discoid lupus erythematosus misdiagnosed as allergy.» Annals of Allergy, Asthma & Immunology 119.6 (2017): 568-569.
- Drucker, Aaron M., and Cheryl F. Rosen. «Drug-induced photosensitivity.» Drug safety 34.10 (2011): 821-837.
- Kaleidoscope Fighting Lupus. Lupus and Photosensitivy: When the Sun is Your Enemy. Kaleidoscope Fighting Lupus Org S.F. Disponiblen en https://kaleidoscopefightinglupus.org/lupus-and-photosensitivity-when-the-sun-is-your-enemy-2/.
- Klein R. The risk of ultraviolet radiation exposure from indoor lamps in lupus erythematosus. Autoinmun Rev. 2009;8(4). Disponible en https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2829662/.
- Marcano M, et al. Factores asociados con la respuesta inmunológica en el lupus cutáneo. Vitae UCV S.F. Disponible en vitae.ucv.ve/pdfs/VITAE_2523.pdf.
- Méndez S, et al. Lupus eritematoso cutáneo, una entidad multidimensional. Rev Med Inst Mex Seguro Soc 2015;53(6). Disponible en https://www.redalyc.org/pdf/4577/457744940016.pdf
- Sánchez S, et al. Lupus eritematoso: enfermedad autoinmune sistémica y órgano específica. Rev Biomed 2004;15. Disponible en https://www.medigraphic.com/pdfs/revbio/bio-2004/bio043e.pdf.
- Saurit V, et al. Manifestaciones mucocutáneas en pacientes con lupus eritematoso sistémico. Medicina (Buenos Aires) 2003;63. Disponible en www.scielo.org.ar/pdf/medba/v63n4/v63n4a02.pdf.
- Sociedad Española de Reumatología. (S.F.) El sol puede perjudicar los pacientes con enfermedades reumáticas. Biblioteca Virtual SER. Disponible en https://www.ser.es/sol-puede-perjudicial-los-pacientes-enfermedades-reumaticas/.

Artículos Relacionados:
Predomina el lupus en mujeres jóvenes
UNAM desarrolla parche para regenerar piel de diabéticos
La microbiota de la piel podría acelerar la curación de las heridas
La piel humana: de la biología a la tecnología
Investigadores logran avances en la lucha para curar el lupus